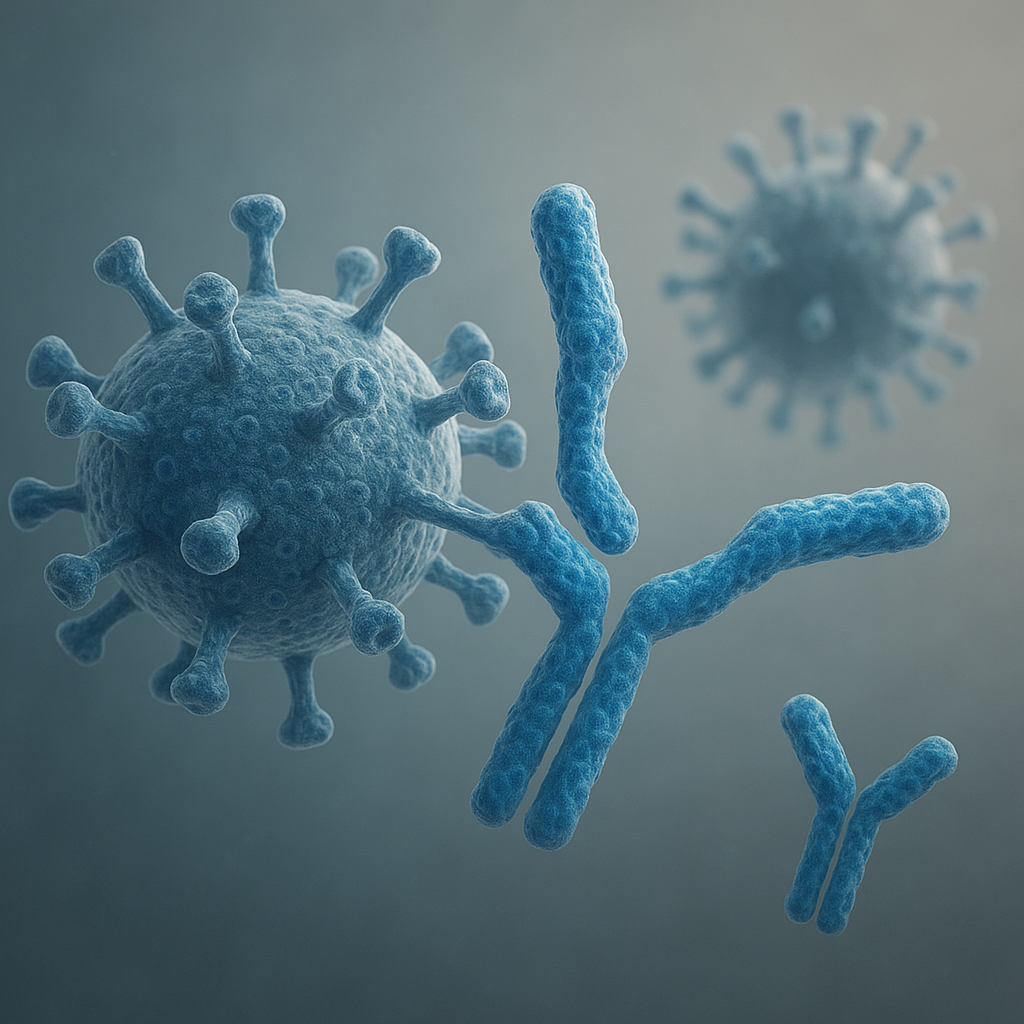
Układ odpornościowy to złożona sieć komórek i cząsteczek, której kluczowymi elementami są przeciwciała. To właśnie dzięki nim organizm potrafi wykrywać obce czynniki, takie jak wirusy, bakterie czy toksyny, i skutecznie je neutralizować. W medycynie zrozumienie funkcji przeciwciał stanowi fundament nowoczesnych terapii i diagnostyki, a także prowadzi do rozwoju szczepionek oraz innowacyjnych metod leczenia. Poniższy artykuł przybliży ich rolę, mechanizmy działania oraz najważniejsze zastosowania kliniczne.
Rola przeciwciał w układzie odpornościowym
Produkowane przez komórki B, immunoglobuliny rozpoznają i wiążą się z antygenami na powierzchni patogenów. Ta specyficzność umożliwia precyzyjne oznaczenie celów do eliminacji przez inne struktury układu odpornościowego. W efekcie powstaje kaskada reakcji, w której biorą udział między innymi:
- fagocyty – komórki żerne pochłaniające opłaszczone przeciwciałami patogeny,
- układ dopełniacza – zespół białek dopełniających proces neutralizacji,
- limfocyty T – komórki odpowiedzialne za niszczenie zainfekowanych komórek i regulację odpowiedzi immunologicznej.
Interakcja przeciwciał z antygenem prowadzi często do tzw. efektu opłaszczania, który ułatwia usuwanie patogenów przez fagocyty. Dzięki temu mechanizmowi układ odpornościowy może działać szybko i precyzyjnie, minimalizując uszkodzenia tkanek gospodarza.
Rodzaje i mechanizmy działania przeciwciał
Przeciwciała dzielą się na pięć głównych klas: IgG, IgM, IgA, IgD i IgE. Każda z nich pełni odmienną funkcję w organizmie:
- IgG – najbardziej rozpowszechnione, zapewniają długotrwałą odporność i przekraczają barierę łożyskową, chroniąc płód.
- IgM – pierwsza linia obrony przy pierwotnym kontakcie z antygenem.
- IgA – występuje w wydzielinach, chroniąc błony śluzowe dróg oddechowych i pokarmowych.
- IgD – pełni funkcję receptora na powierzchni limfocytów B.
- IgE – zaangażowana w reakcje alergiczne i obrona przed pasożytami.
Mechanizmy działania przeciwciał obejmują:
- neutralizację patogenów – blokowanie miejsc wiążących się z komórkami,
- opsonizację – oznaczanie patogenów dla fagocytów,
- aktywację dopełniacza – wywoływanie lizy drobnoustrojów,
- aglutynację – wytrącanie się patogenów w większe agregaty.
Ponadto, przeciwciała mogą uczestniczyć w ADCC (antibody-dependent cellular cytotoxicity), aktywując komórki NK do niszczenia celów opłaszczonych immunoglobulinami.
Zastosowania medyczne i diagnostyczne
Współczesna biotechnologia pozwala na wytwarzanie przeciwciał monoklonalnych o zdefiniowanej swoistości. Te monoklonalne przeciwciała znalazły szerokie zastosowanie w:
- immunoterapii nowotworów – blokowanie receptorów wzrostu na komórkach nowotworowych,
- leczeniu chorób autoimmunologicznych – modulowanie układu odpornościowego,
- chorobach zapalnych – redukcja nadmiernych reakcji zapalnych,
- terapiach antywirusowych – neutralizacja wirusów przed infekcją komórki.
W diagnostyce klinicznej przeciwciała stanowią podstawę testów ELISA, immunofluorescencji czy Western blot. Umożliwiają one wykrycie obecności specyficznych antygenów lub przeciwciał w surowicy pacjenta, co jest kluczowe dla szybkiej i precyzyjnej diagnozy.
Praktyka lekarska i opieka nad pacjentem
Lekarze, pielęgniarki i technicy laboratoryjni współpracują, aby zapewnić pacjentom optymalne wykorzystanie technologii immunologicznych. W trakcie wizyt kontrolnych oceniane są poziomy przeciwciał po szczepieniach lub w trakcie terapii, co pozwala na dostosowanie dawek i monitorowanie skuteczności leczenia. W szpitalach i przychodniach stosuje się także gotowe zestawy diagnostyczne do szybkiego oznaczania przeciwciał w warunkach ambulatoryjnych.
W każdej placówce medycznej kluczowe jest przestrzeganie procedur bezpieczeństwa biologicznego oraz stałe szkolenie zespołu w zakresie obsługi sprzętu i interpretacji wyników. Dzięki temu zwiększa się skuteczność terapii oraz zmniejsza ryzyko błędów diagnostycznych.
Przyszłość badań nad przeciwciałami
Najnowsze badania koncentrują się na tworzeniu terapii wielocząsteczkowych, łączących różne specyficzności w jednej cząsteczce. Rozwój nanotechnologii pozwala na precyzyjne dostarczanie przeciwciał do miejsc objętych chorobą, minimalizując działania niepożądane. Kolejnym obszarem jest modyfikacja fragmentów Fc, poprawiająca ich wiązanie z receptorami komórek efektorowych.
Dzięki integracji danych z zakresu genomiki i proteomiki powstają spersonalizowane terapie, dostosowane do indywidualnego profilu immunologicznego pacjenta. Taki kierunek badań otwiera drogę do medycyny precyzyjnej, w której każdy pacjent otrzymuje optymalne leczenie oparte na unikalnych cechach jego układu odpornościowego.
Kluczowe wyzwania
- redukcja immunogenności terapeutycznych przeciwciał,
- zrozumienie mechanizmów oporności na immunoterapię,
- rozwój metod wytwarzania tańszych i bardziej stabilnych preparatów.
Perspektywy rozwoju
W najbliższych latach możemy spodziewać się przełomów w leczeniu chorób zakaźnych dzięki przeciwciałom o szerokim spektrum działania, a także coraz częstszego wykorzystania technologii edycji genów w produkcji komórek odpornościowych uzbrojonych w receptory chimerowe (CAR-T). Osiągnięcia te zmienią oblicze medycyny i przyczynią się do poprawy jakości życia milionów pacjentów na całym świecie.