Układ hormonalny jest kluczowym elementem ludzkiego organizmu, odpowiadającym za precyzyjne sterowanie procesami metabolicznymi, wzrostem oraz prawidłowym funkcjonowaniem tkanek i narządów. Dzięki współpracy między gruczołami a krążącymi w krwi hormonami możliwe jest utrzymanie stałości wewnętrznego środowiska, znanej jako homeostaza. W niniejszym artykule przyjrzymy się budowie i działaniu tego skomplikowanego układu, omówimy najczęstsze zaburzenia oraz rolę specjalistów w diagnostyce i leczeniu.
Budowa układu hormonalnego
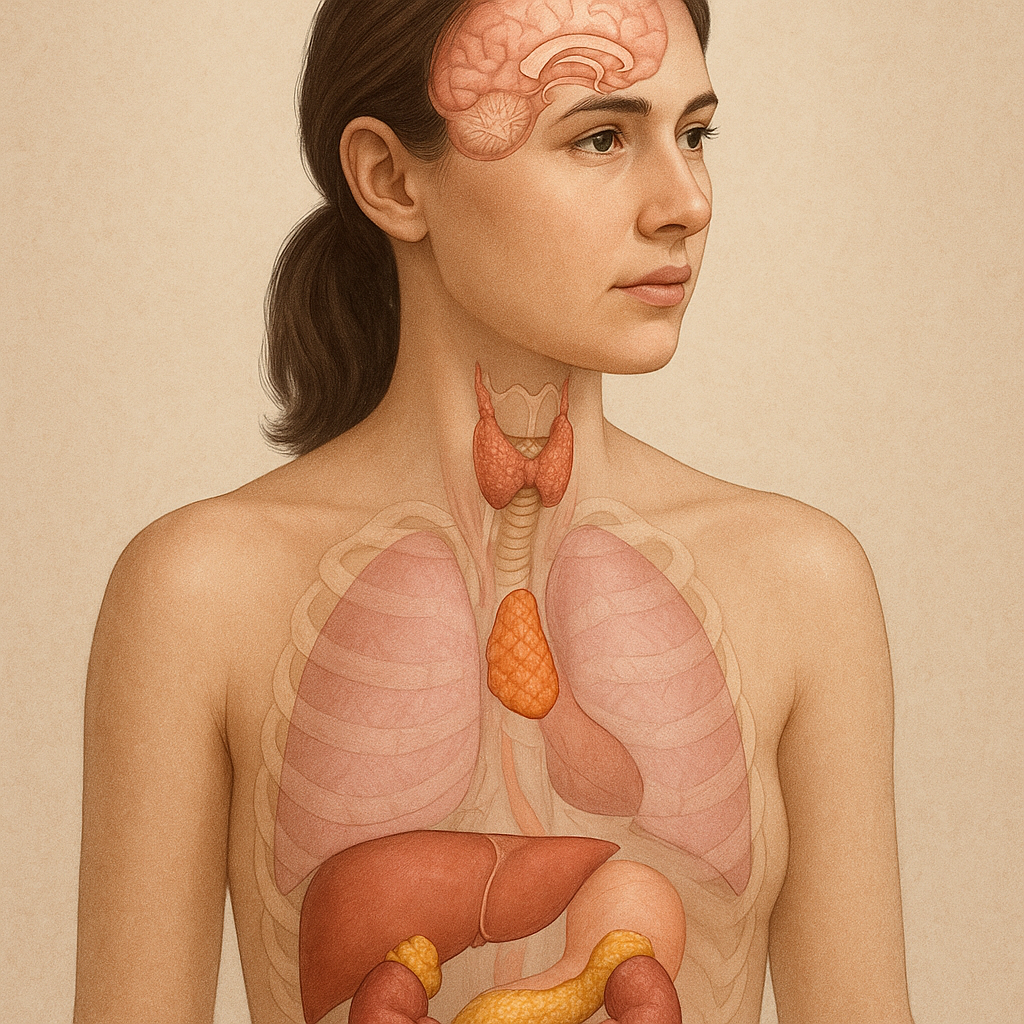
Układ hormonalny składa się z rozproszonych gruczołów wewnątrzwydzielniczych, które wydzielają substancje sygnałowe bezpośrednio do krwi. Do najważniejszych struktur należą:
- Podwzgórze – ośrodek nadrzędny, kontrolujący pracę przysadki mózgowej
- Przysadka mózgowa – gruczoł zasadniczy koordynujący działanie innych gruczołów
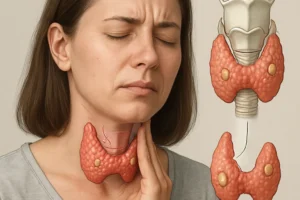
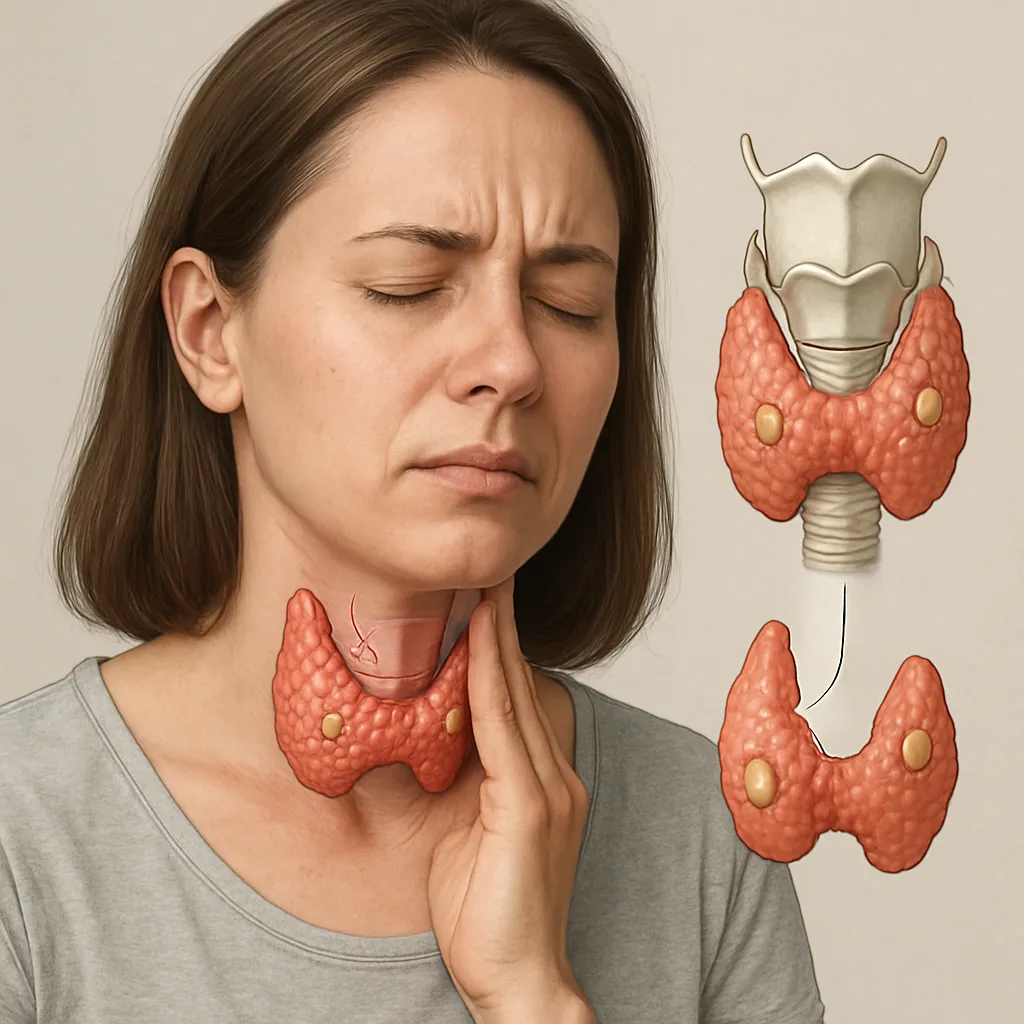
- Tarczyca i przytarczyce – regulacja metabolizmu i gospodarki wapniowo-fosforanowej
- Nadnercza – produkcja hormonów sterydowych, w tym kortyzolu
- Trzustka (wyspy Langerhansa) – wydzielanie insuliny i glukagonu
- Gonady (jajniki i jądra) – synteza hormonów płciowych
Działanie tych gruczołów jest skoordynowane przez oś podwzgórze-przysadka, co pozwala na precyzyjne modulowanie stężeń hormonów w zależności od potrzeb organizmu.
Główne gruczoły i ich funkcje
Podwzgórze i przysadka
Podwzgórze analizuje sygnały neuronalne i chemiczne, po czym wydziela hormony uwalniające lub hamujące działanie przysadki. Przysadka dzieli się na płat przedni i tylny, które wydzielają m.in.:
- Hormon wzrostu (GH) – wpływ na wzrost kości i procesy anaboliczne
- Prolaktyna – regulacja laktacji u kobiet
- ACTH – stymulacja kory nadnerczy do produkcji kortyzolu
- Hormony tropowe tarczycy (TSH)
- ADH i oksytocyna z płata tylnego – gospodarka wodno-elektrolitowa i procesy porodu
Tarczyca i przytarczyce
Tarczyca syntetyzuje T3 i T4, które decydują o tempie przemiany materii oraz termoregulacji. Przytarczyce wydzielają parathormon (PTH), regulujący poziom wapnia we krwi.
Nadnercza i trzustka
Kora nadnerczy sekretuje glikokortykoidy i mineralokortykoidy, z kolei rdzeń nadnerczy uwalnia adrenalinę i noradrenalinę. Trzustka z kolei odpowiada za równowagę glikemiczną dzięki insulinie i glukagonowi.
Mechanizm działania hormonów
Hormon działa poprzez wiązanie się z odpowiednim receptorem na komórce docelowej. Istnieją dwie główne drogi przekazywania sygnału:
- Receptory błonowe – dla hormonów peptydowych i katecholamin; aktywacja kaskad kinaz
- Receptory jądrowe – dla hormonów steroidowych i tyroksyny; modulacja transkrypcji genów
Dzięki mechanizmowi ujemnego sprzężenia zwrotnego (feedback) stężenia hormonów utrzymują się w granicach fizjologicznych. Przykładem jest hamowanie wydzielania TRH i TSH przy wysokim poziomie T3/T4.
Zaburzenia i diagnostyka
Zaburzenia układu hormonalnego mogą mieć charakter pierwotny (dotyczą samego gruczołu) lub wtórny (zaburzenie sterowania przez przysadkę czy podwzgórze). Do najczęściej spotykanych problemów należą:
- Nadczynność i niedoczynność tarczycy
- Cukrzyca typu 1 i 2
- Zespół Cushinga i choroba Addisona
- Niepłodność związana z zaburzeniami hormonalnymi
Diagnostyka opiera się na badaniach laboratoryjnych (ocena stężeń hormonów, testy dynamiczne), obrazowych (USG tarczycy, rezonans przysadki) oraz testach genetycznych w wybranych przypadkach. Dokładna interpretacja wyników wymaga od lekarza endokrynologa szerokiej wiedzy i doświadczenia.
Rola lekarza w terapii endokrynologicznej
Leczenie chorób hormonalnych obejmuje zarówno farmakoterapię, jak i interwencje chirurgiczne. Do najważniejszych celów terapeutycznych należą:
- Przywrócenie prawidłowych stężeń hormonów
- Zapobieganie powikłaniom metabolicznym
- Optymalizacja jakości życia pacjenta
Farmakologia endokrynologiczna wykorzystuje syntetyczne analogi hormonów (np. tyroksyna), inhibitory enzymów steroidogennych czy leki modulujące układ immunologiczny w autoimmunologicznych schorzeniach. W niektórych przypadkach niezbędna jest interwencja chirurgiczna, np. resekcja guzów przysadki lub tarczycy.
Współpraca pacjenta z lekarzem endokrynologiem oraz innymi specjalistami (radiologiem, chirurgiem, diabetologiem) jest kluczowa dla skutecznej terapii. Regularne kontrole, modyfikacja diety i stylu życia uzupełniają interwencje medyczne, umożliwiając długotrwałe utrzymanie zdrowia i stabilizacji parametrów metabolicznych.