W organizmie człowieka nadnercza pełnią kluczową rolę w regulacji gospodarki wodno-elektrolitowej, metabolizmu oraz reakcji na stres. Gdy ich funkcja ulega upośledzeniu, rozwija się niedoczynność nadnerczy, zwana także hipokortyzolizmem lub chorobą Addisona. Wczesne rozpoznanie tej jednostki chorobowej jest istotne, ponieważ nieleczona może prowadzić do ciężkich zaburzeń homeostazy, a nawet zagrażać życiu. Celem niniejszego artykułu jest przedstawienie istoty problemu, charakterystycznych objawów oraz zasad diagnostyki i postępowania terapeutycznego we współpracy z lekarzem.
Podstawowe informacje o nadnerczach i ich niewydolności
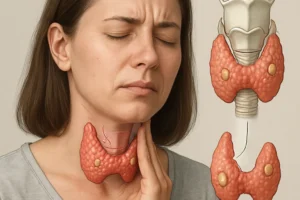
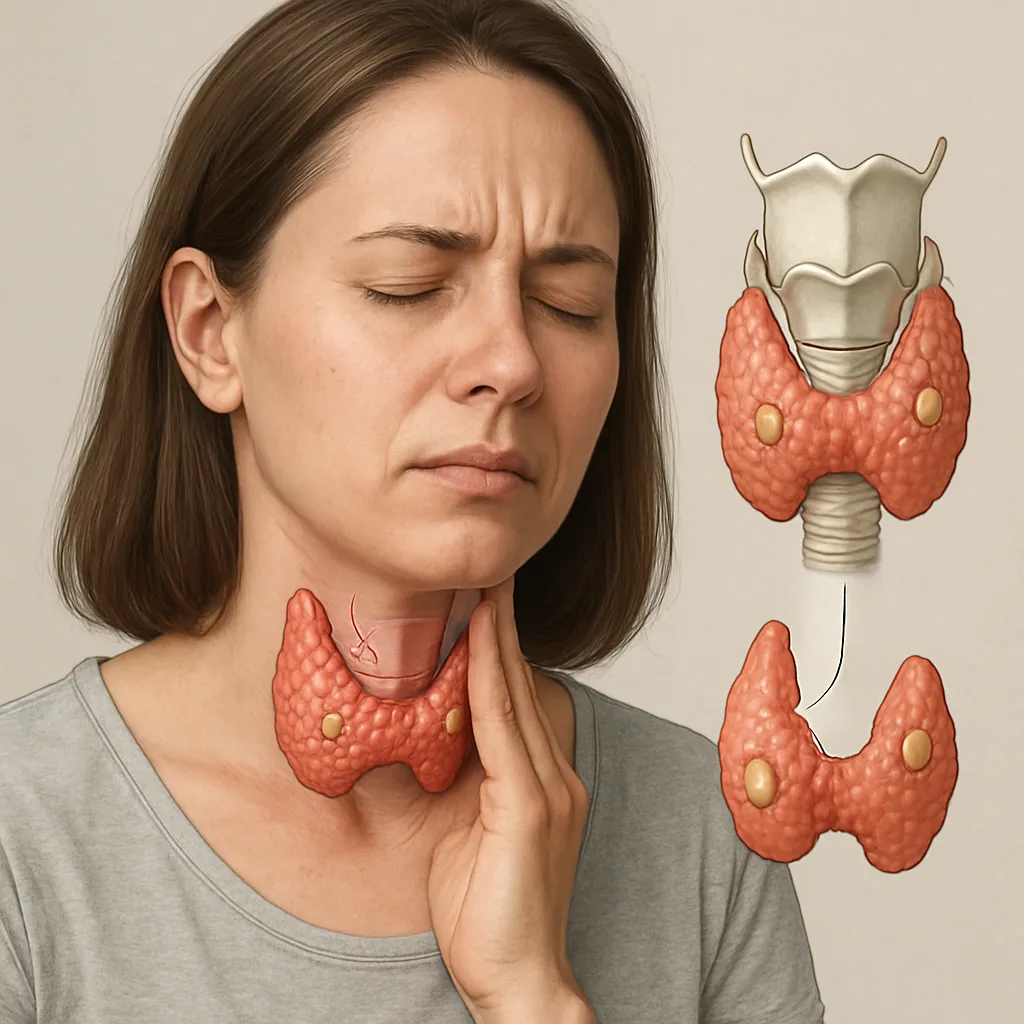
Nadnercza to niewielkie gruczoły zlokalizowane na górnych biegunach nerek. Składają się z kory oraz rdzenia, wytwarzających różne kategorie hormonów. W korze nadnerczy syntetyzowany jest głównie kortyzol, aldosteron i androgeny, natomiast w rdzeniu – adrenalina i noradrenalina.
Niedoczynność nadnerczy dzieli się na:
- pierwotną (choroba Addisona) – uszkodzenie kory nadnerczy prowadzi do spadku produkcji kortyzolu i aldosteronu,
- wtórną – niedobór hormonu adrenokortykotropowego (ACTH) pochodzenia przysadkowego,
- trzeciorzędową – uszkodzenie podwzgórza skutkujące zaburzeniem wydzielania CRH.
Przyczyny pierwotnej niedoczynności obejmują autoimmunizację, zakażenia (gruźlica, grzyby), choroby genetyczne (np. zespół Waterhouse’a-Friderichsena) oraz nowotwory. Objawy są konsekwencją deficytu glikokortykoidów i mineralokortykoidów, co prowadzi do zaburzeń metabolizmu węglowodanów, białek i elektrolitów.
Najczęściej obserwowane objawy
Spektrum symptomów niedoczynności nadnerczy jest szerokie i często niespecyficzne, co utrudnia szybkie rozpoznanie. Pojawiają się zarówno zmiany ogólne, jak i charakterystyczne wskaźniki endokrynologiczne.
- Zmęczenie – przewlekłe, postępujące osłabienie siły mięśniowej oraz brak energii do codziennych czynności.
- Utrata masy ciała i brak apetytu – wynika z hipoglikemii oraz zaburzeń metabolicznych.
- Hiperpigmentacja – ciemnienie skóry, zwłaszcza w obrębie fałdów skórnych, brodawek sutkowych, jamy ustnej; wywołane nadmiernym stymulowaniem melanocytów przez zwiększone ACTH.
- Zaburzenia elektrolitowe – hiponatremia, hyperkaliemia, niedociśnienie ortostatyczne.
- Objawy żołądkowo-jelitowe – nudności, wymioty, bóle brzucha, biegunki.
- Obniżony nastrój i zaburzenia psychiczne – apatia, drażliwość, depresja.
- Reakcje na stres – niewystarczająca reakcja na czynniki stresowe, objawiająca się nagłym pogorszeniem stanu zdrowia, potocznie nazywana „kryzą nadnerczy”.
U większości pacjentów symptomy rozwijają się stopniowo, co może prowadzić do opóźnienia diagnozy. Warto zwrócić uwagę na powiększenie węzłów chłonnych przy chorobach zakaźnych lub zmianach autoimmunologicznych oraz na współwystępowanie innych schorzeń endokrynologicznych, takich jak hypothyreosis.
Diagnostyka i zasady postępowania terapeutycznego
Diagnostyka
Rozpoznanie niedoczynności nadnerczy opiera się na badaniach laboratoryjnych i testach czynnościowych:
- podstawowe oznaczenie stężenia kortyzolu w osoczu oraz ACTH – w pierwotnej formie kortyzol jest niski, a ACTH podwyższone,
- test stymulacji ACTH (tzw. test syntetycznym ACTH) – ocena zdolności kory nadnerczy do wydzielania kortyzolu po podaniu hormonu,
- pomiar elektrolitów – szczególnie sodu i potasu,
- badania obrazowe – ultrasonografia nadnerczy, tomografia komputerowa lub rezonans magnetyczny w celu wykrycia zniszczeń, guzów lub zwłóknienia kory,
- ocena stężenia reniny – weryfikacja zaburzeń osi RAA (renina-angiotensyna-aldosteron).
W procesie diagnostyki kluczowa jest współpraca z doświadczonym endokrynologiem, który oceni wyniki badań i zaplanuje leczenie. Uwzględnia się także wykluczenie chorób o podobnych przejawach, takich jak niewydolność kory nadnerczy indukowana leczeniem glikokortykosteroidami.
Leczenie i opieka
Głównym celem terapii jest przywrócenie równowagi hormonalnej i zapobieganie kryzom nadnerczowym. Standardowe postępowanie obejmuje:
- udział glikokortykoidów – najczęściej hydrokortyzon w dawkach dziennych podzielonych,
- uzupełnienie mineralokortykoidów – fludrokortyzon w celu stabilizacji ciśnienia i gospodarki elektrolitowej,
- dostosowanie diety – zwiększenie spożycia soli w diecie, monitorowanie wagi ciała,
- edukację pacjenta – informowanie o konieczności modyfikacji dawek w okresach stresu, gorączki lub urazów,
- systematyczne monitorowanie parametrów laboratoryjnych i klinicznych – kontrola ciśnienia, elektrolitów, objawów hiperkortyzolemii lub nawrotów niedoczynności.
W razie wystąpienia ostrego stanu zagrożenia życia (kryza nadnerczowa) niezbędna jest hospitalizacja, dożylne podanie płynów, glukozy oraz zwiększone dawki glikokortykosteroidów.
W codziennej opiece nad pacjentem z niedoczynnością nadnerczy kluczowa jest ścisła współpraca pomiędzy lekarzem rodzinnym, endokrynologiem i zespołem pielęgniarskim. Wdrażanie nowych technologii, takich jak aplikacje do rejestracji objawów i przypomnień o dawkowaniu, może znacznie poprawić jakość życia chorych oraz zmniejszyć ryzyko powikłań.