Borelioza to wieloukładowa choroba zakaźna wywoływana przez krętki z rodzaju Borrelia. Przenoszona jest na człowieka przede wszystkim przez ukąszenie kleszcza z grupy Ixodes, jednak sama obecność pajęczaka nie zawsze oznacza ryzyko infekcji. Rozpoznanie i leczenie schorzenia wymaga współpracy pacjenta z lekarzem, a właściwe postępowanie diagnostyczne i terapeutyczne znacząco wpływa na rokowanie. Poniższy artykuł przybliża mechanizmy powstawania choroby, typowe objawy, procedury diagnostyki oraz zasady leczenia i profilaktyki.
Etiologia i epidemiologia
Za wystąpienie choroby odpowiada kilka gatunków krętków Borrelia burgdorferi sensu lato. Najczęściej izolowanym czynnikiem w Europie jest Borrelia garinii i Borrelia afzelii. Drobnoustroje te bytują w przewodzie pokarmowym i ślinie kleszczy, które są głównymi wektorami przenoszenia infekcji na ssaki, w tym ludzi. Zakażenie następuje podczas żerowania pajęczaka na skórze przez minimum 24–48 godzin, co umożliwia migrację krętków do tkanek żywiciela.
W regionach leśnych i podmiejskich odnotowuje się zwiększoną zachorowalność, zwłaszcza w miesiącach od wiosny do jesieni. W Polsce co roku rejestruje się kilkanaście do kilkudziesięciu tysięcy nowych przypadków, choć liczba ta może być zaniżona ze względu na trudności w rozpoznaniu. Czynniki ryzyka to aktywność na terenach zielonych, niewłaściwe ubranie ochronne, brak rutynowej kontroli skóry po powrocie z lasu oraz opóźniona reakcja po zauważeniu pasożyta.
Objawy kliniczne
Początkowe symptomy
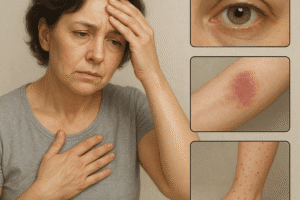
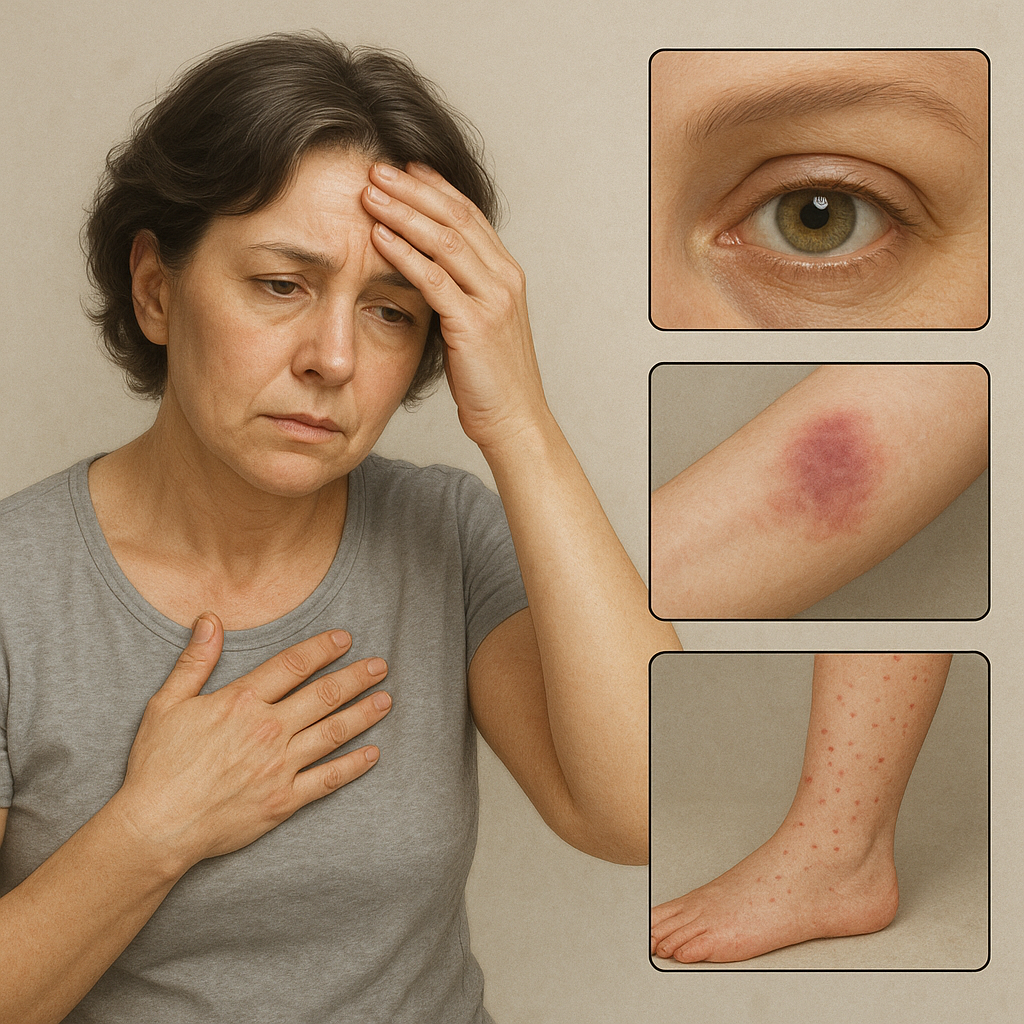
Najbardziej charakterystycznym wczesnym objawem jest erythema migrans – rumień wędrujący, pojawiający się w miejscu ukąszenia zazwyczaj po 3–30 dniach. Ma kształt pierścienia z centralnym przejaśnieniem i może powiększać się nawet do kilkunastu centymetrów średnicy. Towarzyszą mu niekiedy ogólne dolegliwości: gorączka, bóle głowy, złe samopoczucie oraz bolesność węzłów chłonnych.
Faza rozsiana
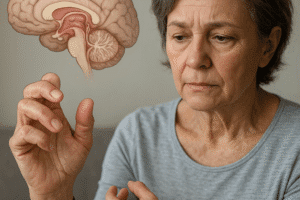
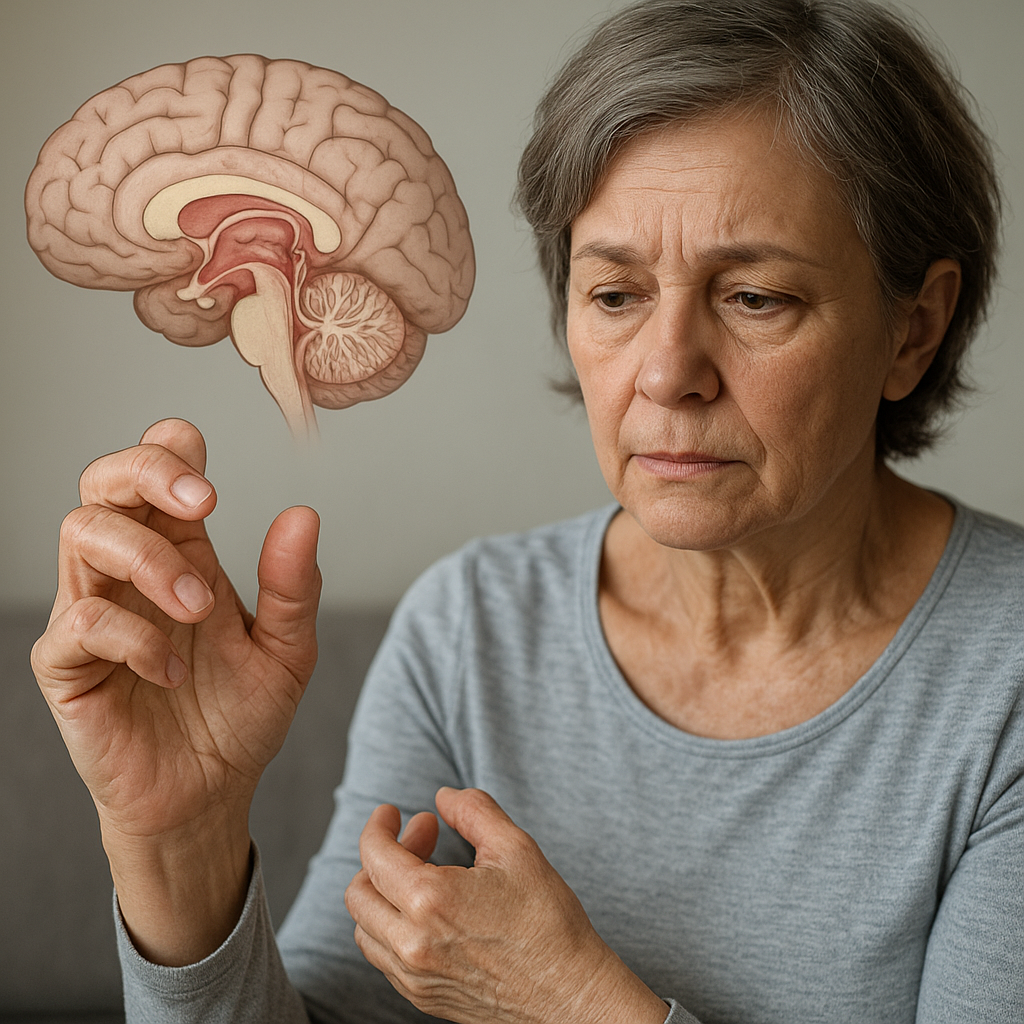
Jeśli choroba nie zostanie rozpoznana i skutecznie leczona, krętki mogą przedostać się do innych narządów. W tej fazie układowej pojawiają się różnorodne objawy: bóle stawów (rumień stawowy), objawy kardiologiczne – blok przedsionkowo-komorowy, miokardiopatia, a także zaburzenia neurologiczne. Neuroborelioza manifestuje się zapaleniem opon mózgowo-rdzeniowych, porażeniem nerwów czaszkowych (np. Bella) czy neuropatią obwodową.
Przewlekłe i nietypowe postacie
W mniej typowych przypadkach dochodzi do utrzymujących się, nawracających dolegliwości, takich jak migrenowe bóle głowy, przewlekłe zmęczenie, zaburzenia koncentracji czy objawy zbliżone do fibromialgii. Pojawia się wówczas trudność odróżnienia boreliozy od innych schorzeń reumatologicznych, neurologicznych lub internistycznych, co wydłuża czas do prawidłowego rozpoznania.
Diagnostyka
Rozpoznanie boreliozy opiera się na połączeniu obrazu klinicznego z badaniami laboratoryjnymi. W przypadku widocznego erythema migrans rozpoznanie jest zwykle stawiane na podstawie wywiadu i oceny lekarskiej, bez konieczności wykonywania badań serologicznych. W innych sytuacjach zaleca się dwuetapowe postępowanie:
- Test przesiewowy ELISA (enzyme-linked immunosorbent assay) – ocena obecności przeciwciał IgM i IgG przeciw Borrelia burgdorferi.
- Test potwierdzający Western blot – weryfikacja specyficznych prążków białkowych.
Badania te mogą być obarczone limitem czułości we wczesnym stadium, gdy przeciwciała powstają dopiero po kilku tygodniach od zakażenia. W razie wątpliwości klinicznych wykonuje się także badanie płynu mózgowo-rdzeniowego (ocena OB, białka i obecności przeciwciał) lub metodę PCR do wykrywania materiału genetycznego krętka.
Ważne są również konsultacje specjalistyczne: neurologiczne, kardiologiczne czy reumatologiczne, w celu wykluczenia chorób imitujących boreliozę oraz oceny powikłań. W diagnostyce różnicowej bierze się pod uwagę m.in. choroby autoimmunologiczne (toczeń, reumatoidalne zapalenie stawów), inne infekcje (np. wirusowe zapalenie opon) oraz reakcje alergiczne.
Leczenie i profilaktyka
W terapii boreliozy kluczowa jest wczesna interwencja farmakologiczna. Standardowo stosuje się antybiotyki z grupy tetracyklin (doksycyklina) lub penicylin (amoksycylina) przez 14–21 dni. W przypadku zajęcia ośrodkowego układu nerwowego lub serca wskazane jest podawanie dożylnych penicylin lub cefalosporyn II/III generacji.
Postępowanie po ukąszeniu
Po ugryzieniu kleszcza można rozważyć jednorazową dawkę profilaktyczną doksycykliny, jeśli badanie pasożyta wykaże Borrelia lub gdy ukąszenie nastąpiło w regionie o dużej zachorowalności. Alternatywnie zaleca się obserwację miejsca wkłucia i wczesne zgłoszenie się do lekarza w przypadku pojawienia się rumienia.
Metody wspomagające
- Rehabilitacja i fizjoterapia w przewlekłych zmianach stawowych.
- Farmakoterapia objawowa – niesteroidowe leki przeciwzapalne, leki przeciwbólowe.
- Poznanie technik relaksacyjnych i wsparcie psychologiczne w przewlekłym zmęczeniu i zespołach bólowych.
Niezwykle istotne jest także wdrożenie zasad profilaktyki: noszenie odzieży ochronnej, stosowanie repelentów na bazie DEET, dokładna inspekcja skóry po powrocie z terenów zielonych oraz właściwe usunięcie kleszcza (pęsetką lub specjalnym przyrządem, tuż przy powierzchni skóry, bez wykręcania).
Opracowanie standardów postępowania w przypadku boreliozy wymaga współpracy lekarzy rodzinnych, specjalistów chorób zakaźnych, neurologów i innych ekspertów. Dzięki temu pacjent zyskuje kompleksową opiekę na każdym etapie – od wczesnego wykrycia przez diagnostyka po monitorowanie ewentualnych powikłań i wsparcie terapeutyczne.