Choroba Leśniowskiego-Crohna jest przewlekłym schorzeniem zapalnym, które dotyka przede wszystkim układ pokarmowy. Jej złożony przebieg i różnorodność objawów czynią z niej wyzwanie dla pacjentów i lekarzy. Wymaga wieloaspektowego podejścia – od dokładnej diagnozy, przez dobór odpowiedniej farmakoterapia, aż po wsparcie dietetyczne i psychologiczne. Niniejszy artykuł przybliży mechanizmy choroby, metody badania, terapie oraz rolę interdyscyplinarnego zespołu medycznego.
Podstawowe informacje o chorobie Leśniowskiego-Crohna
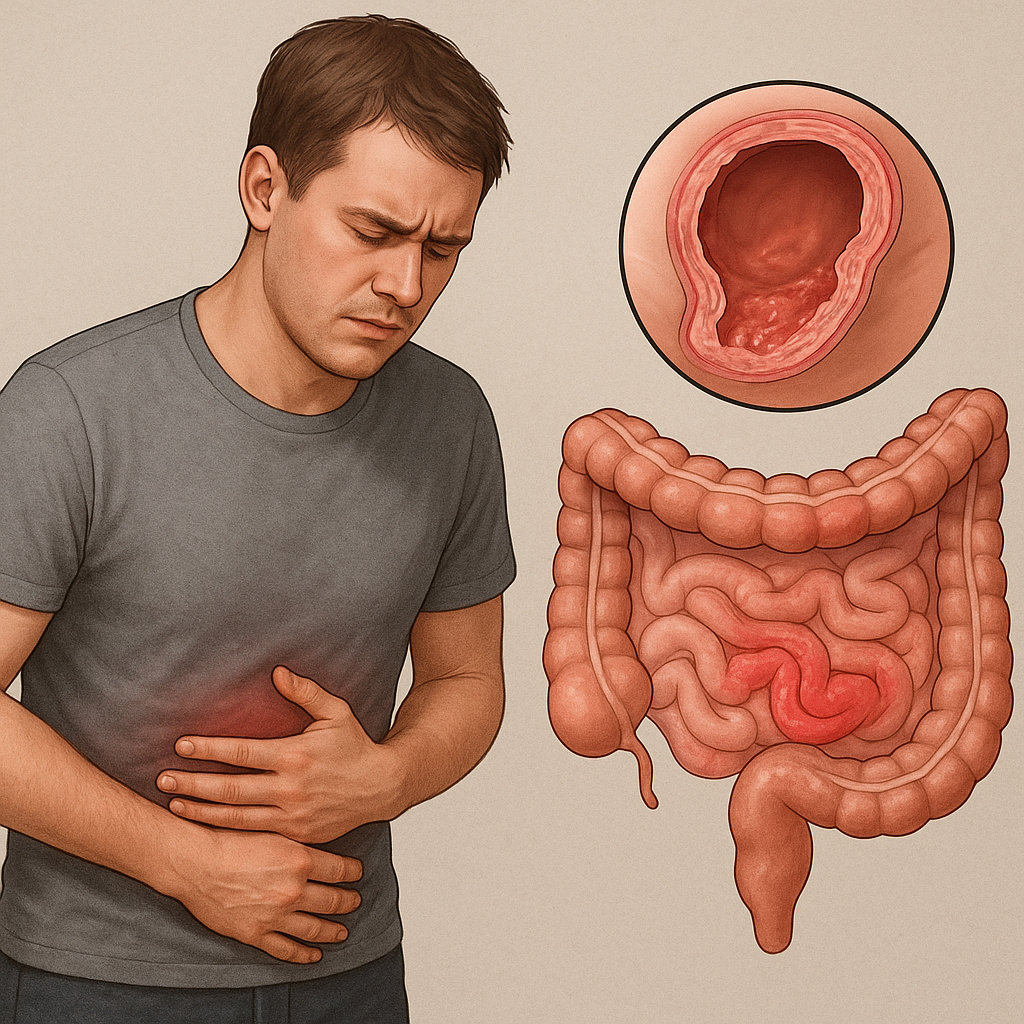
Choroba Leśniowskiego-Crohna to przewlekły proces zapalny przewodu pokarmowego o nieznanej do końca etiologii. Może zajmować dowolny odcinek – od jamy ustnej aż po odbyt. Najczęściej obejmuje jelito cienkie i okrężnicę. Charakteryzuje się ogniskowymi obszarami zapalenia przenikającymi przez wszystkie warstwy ściany jelita. Obszary zdrowych tkanek mogą sąsiadować z miejscami zajętymi przez stan zapalny, co wyróżnia tę chorobę spośród innych zapalnych schorzeń jelit.
Historia i epidemiologia
- Pierwsze opisy medyczne sięgają XIX wieku, jednak dopiero w XX w. ustalono odrębną jednostkę chorobową.
- Wzrost zachorowań odnotowuje się w krajach wysoko rozwiniętych, co sugeruje rolę czynników środowiskowych.
- Częstość występowania w populacji europejskiej to około 100–200 przypadków na 100 000 osób.
Przyczyny i mechanizmy chorobowe
Etiologia choroby Leśniowskiego-Crohna jest wieloczynnikowa. Ujawnia się na tle predyspozycji genetycznych, czynników środowiskowych, zaburzeń mikroflory jelitowej i reakcji immunologicznej. Poniżej omówiono kluczowe elementy patogenezy.
Predyspozycje genetyczne
Badania rodzinne i bliźniąt wskazują na istotną rolę zapisu genetycznego. Wiele mutacji związanych jest z regulacją odpowiedzi odpornościowej i integralnością bariery jelitowej. Przykładowo mutacja genu NOD2 zwiększa ryzyko rozwoju zapalenia na drodze nieprawidłowego rozpoznawania patogenów.
Czynniki środowiskowe
- Palenie tytoniu – istotny czynnik ryzyka i nasilenia choroby.
- Dieta wysoko przetworzona i bogata w tłuszcze nasycone.
- Stres – oddziałuje na oś jelitowo-mózgową, nasilając stan zapalny.
Mikrobiom jelitowy
Zmiany w składzie flory jelitowej prowadzą do zaburzeń homeostazy i utraty tolerancji immunologicznej. Patogenne szczepy bakterii mogą nasilać reakcje zapalne, a zmniejszenie różnorodności mikrobioty wiąże się z gorszymi wynikami leczenia.
Objawy i diagnostyka
Zakres objawy jest różnorodny – pacjenci zgłaszają dolegliwości miejscowe i ogólne. Dzięki postępowi w diagnostyce możliwe jest wczesne wykrycie choroby i spersonalizowane podejście terapeutyczne.
Typowe objawy kliniczne
- Przewlekła biegunka (często krwista).
- Bóle brzucha o różnej lokalizacji.
- Utrata masy ciała i niedożywienie.
- Gorączka niskiego stopnia, osłabienie.
- Zmiany pozajelitowe: zapalenie stawów, zmiany skórne, choroby wątroby.
Badania laboratoryjne i obrazowe
W diagnostyce wykorzystuje się szereg metod:
- Badania krwi: morfologia, OB/CRP, markery odżywienia.
- Kalprotektyna w kale – wskaźnik aktywności zapalenia jelit.
- Tomografia komputerowa (TK) lub rezonans magnetyczny (MRI) jamy brzusznej dla oceny pogłębienia zmian zapalnych.
Endoskopia z biopsją
endoskopia jelita cienkiego i grubego pozwala na bezpośrednią ocenę błony śluzowej oraz pobranie wycinków do badania histopatologicznego. To złoty standard w ustalaniu zaawansowania choroby i wykluczaniu innych schorzeń.
Metody leczenia i wsparcie pacjenta
Strategia terapeutyczna dostosowywana jest do stopnia zaawansowania choroby, lokalizacji zmian oraz indywidualnych potrzeb chorego. Celami leczenia są indukcja remisji, utrzymanie remisji oraz poprawa jakość życia.
Farmakoterapia
- 5-aminosalicylany – łagodniejsze postacie.
- Glukokortykosteroidy – szybkie zmniejszenie stanu zapalnego, niezalecane długotrwale.
- Immunosupresanty (azatiopryna, metotreksat) – kontrola odpowiedzi immunologicznej.
- Biologiki (infliximab, adalimumab) – blokowanie kluczowych cytokin zapalnych.
Dieta i suplementacja
Dieta eliminacyjna, bogata w składniki prozdrowotne, wspiera terapię farmakologiczną. W niektórych przypadkach stosuje się całkowite żywienie pozajelitowe lub dojelitowe. Ważna jest suplementacja witamin (B12, D) oraz składników mineralnych (żelazo, wapń).
Interwencje chirurgiczne
Wskazania do chirurgii to powikłania takie jak przetoki, zwężenia czy ropnie. Operacje ratujące życie mogą poprawić komfort pacjenta, jednak nie leczą przyczyny. Konieczne jest dalsze leczenie farmakologiczne po zabiegu.
Rola lekarzy i interdyscyplinarnej opieki
Leczenie choroby Leśniowskiego-Crohna wymaga współpracy wielu specjalistów.
- Gastroenterolog – koordynuje diagnostykę i leczenie choroby podstawowej.
- Chirurg – prowadzi interwencje w przypadkach powikłań mechanicznych.
- Dietetyk – opracowuje indywidualny plan żywieniowy.
- Psycholog – wspiera pacjenta w radzeniu sobie z przewlekłą chorobą.
- Pielęgniarka kliniczna – monitoruje efekty terapii i uczy technik samokontroli.
Stała edukacja pacjenta i monitorowanie stanu zdrowia pozwalają na wczesne wykrywanie nawrotów i modyfikowanie leczenia. Nowoczesne programy telemedyczne oraz grupy wsparcia online zwiększają efektywność opieki i poprawiają poczucie bezpieczeństwa chorych.
Źródła wiedzy i dalsze kierunki badań
Intensywne badania nad rolą mikrobioty, genetyką i nowymi lekami biologicznymi przynoszą nadzieję na bardziej skuteczne i bezpieczne terapie. Współpraca ośrodków naukowych oraz klinicznych jest kluczem do zrozumienia tej złożonej choroby i poprawy losu tysięcy pacjentów na całym świecie.