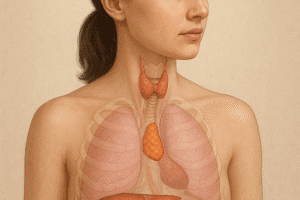
Hyperaktywność produkcji hormonów przez tarczycę wpływa na funkcjonowanie niemal każdego układu w organizmie. Wczesne rozpoznanie oraz właściwa diagnoza pozwalają na skuteczne prowadzenie terapii i zmniejszenie ryzyka powikłań. Niniejszy artykuł omawia najważniejsze aspekty związane z nadczynnością tarczycy, w tym przyczyny, objawy, metody diagnostyczne oraz różne formy leczenia. Przedstawione informacje mogą wspomóc pacjentów i lekarzy w podjęciu świadomych decyzji dotyczących terapii.
Przyczyny nadczynności tarczycy
Za powstanie nadczynności tarczycy odpowiada wiele czynników, począwszy od autoimmunologicznych, a skończywszy na zaburzeniach strukturalnych gruczołu. Poznanie mechanizmów biochemicznych i immunologicznych leżących u podstaw choroby umożliwia precyzyjny dobór strategii terapeutycznej.
Choroba Gravesa-Basedowa
Najczęstszą przyczyną jest choroba Gravesa-Basedowa, stanowiąca schorzenie o podłożu autoimmunologicznym. Przeciwciała stymulujące receptor TSH powodują niekontrolowaną nadprodukcję hormonów tarczycy. Proces ten może przebiegać z towarzyszącym obrzękiem błon śluzowych oka, co określa się jako oftalmopatię Gravesa. Rozpoznanie opiera się na wykryciu przeciwciał anty-TSH oraz typowym obrazie klinicznym.
Wole guzkowe i inne przyczyny
- Autonomiczne wole guzkowe – pojedyncze lub mnogie guzki produkują nadmiar trijodotyroniny (T3) i tyroksyny (T4).
- Przejściowa nadczynność – po zapaleniu tarczycy (np. subakutalnym), zwykle samoograniczająca się.
- Farmakologiczne – nadmierne spożycie preparatów z jodem lub tyroksyną.
- Nowotwory – rzadkie, ale możliwe źródło nadprodukcji hormonów.
Objawy kliniczne i ich znaczenie
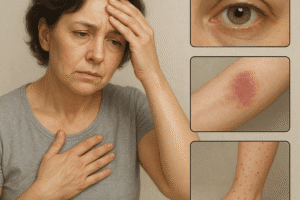
Obraz kliniczny nadczynności tarczycy jest zróżnicowany. U niektórych pacjentów dominuje przemęczenie i nietolerancja ciepła, u innych zaś objawy kardiologiczne lub nerwowo-mięśniowe. Ważne jest monitorowanie stanu zdrowie, gdyż długo utrzymująca się nieleczona nadczynność może prowadzić do poważnych powikłań.
Objawy ogólne
- Objawy metaboliczne: spadek masy ciała pomimo zwiększonego apetytu.
- Nietolerancja ciepła, nadmierna potliwość.
- Drżenia rąk oraz osłabienie mięśniowe.
- Bezsenność i stany lękowe.
Objawy sercowo-naczyniowe
- Przyspieszone tętno (tachykardia), palpitacje.
- Wzrost ciśnienia tętniczego.
- Ryzyko migotania przedsionków i niewydolności serca.
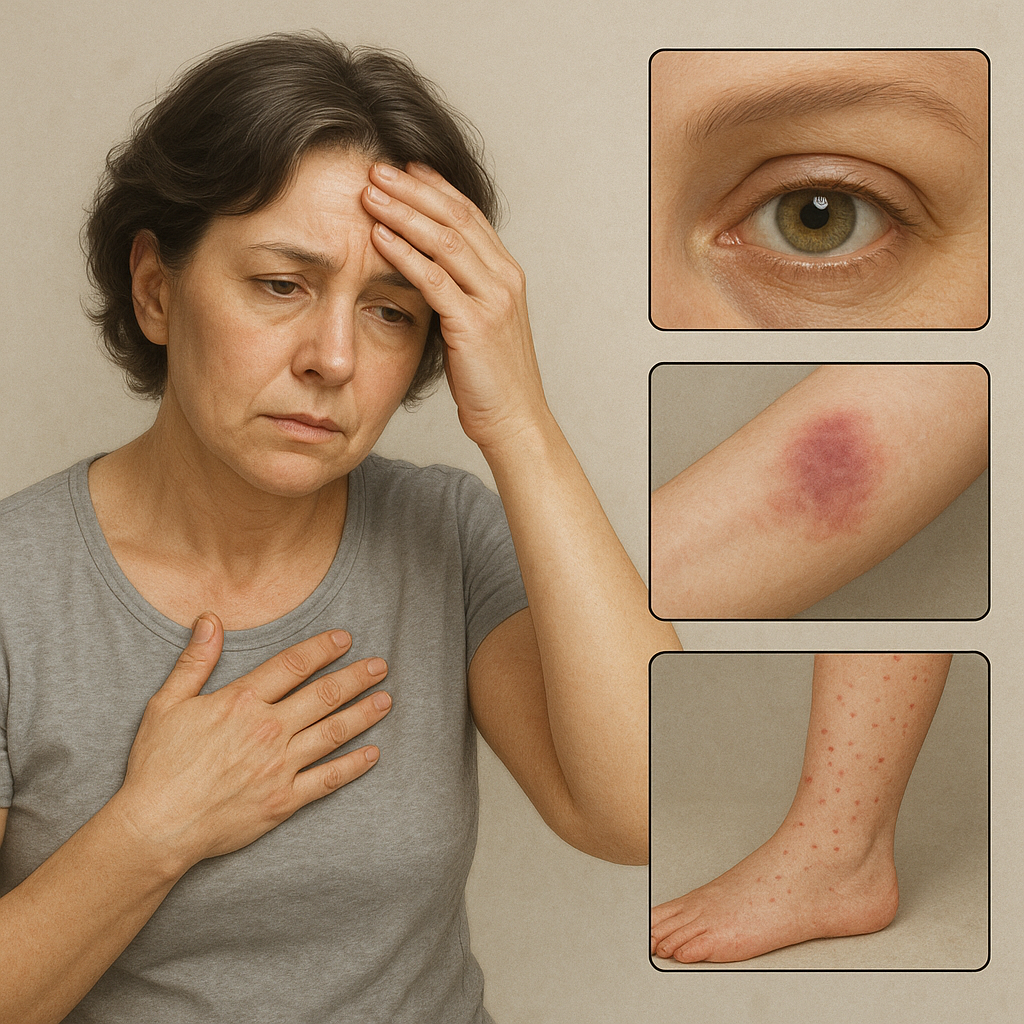
Objawy dermatologiczne i okulistyczne
- Przesuszenie skóry i łamliwość włosów.
- Oftalmopatia – wysunięcie gałek ocznych, obrzęk powiek.
Diagnostyka
Rzetelne rozpoznanie nadczynności tarczycy wymaga połączenia badań laboratoryjnych i obrazowych. Współpraca z doświadczonym endokrynologiem jest niezbędna, by ustalić przyczynę i stopień zaawansowania choroby.
Badania hormonalne
- TSH – obniżone lub nieoznaczalne.
- fT4 i fT3 – podwyższone wartości wolnych frakcji hormonów.
- Przeciwciała anty-TSH – obecność świadczy o autoimmunologicznym podłożu.
Badania obrazowe
- Scyntygrafia tarczycy – ocena wychwytu jodu promieniotwórczego.
- USG tarczycy – ocena struktury, guzków i unaczynienia.
- Doppler – pomiar przepływów naczyniowych, istotny przy chorobie Gravesa.
Metody leczenia
Wybór strategii terapeutycznej zależy od przyczyny nadczynności, wieku pacjenta, współistniejących schorzeń oraz preferencji. Trzy główne metody to farmakoterapia, terapia jodem radioaktywnym oraz chirurgia.
Farmakoterapia
- Triazolotiole (tiamazol, propylotiouracyl) – hamują syntezę hormonów tyrozynowych.
- Beta-blokery (propranolol) – łagodzą objawy adrenergiczne, nie wpływają na produkcję hormonów.
- Leczenie długoterminowe – ryzyko nawrotu po odstawieniu, wymaga regularnej kontroli TSH.
Terapia jodem radioaktywnym
Podanie izotopu jodu 131I prowadzi do stopniowego zniszczenia części komórek pęcherzykowych tarczycy. Metoda jest skuteczna, ale może skutkować przejściową lub trwałą niedoczynnością tarczycy, wymagającą suplementacji tyroksyny.
Interwencja chirurgiczna
- Całkowita lub subtotalna tyreoidektomia – szybkie usunięcie nadczynnej tkanki.
- Zalecana przy dużym wolu uciskającym okolice szyi lub w przypadku podejrzenia raka.
- Wymaga doświadczenia chirurga, możliwe powikłania obejmują uszkodzenie nerwów krtaniowych czy przytarczyc.
Opieka długoterminowa i rola lekarza
Skuteczne leczenie nadczynności tarczycy to proces wieloetapowy. Leczenie powinno przebiegać pod stałą kontrolą endokrynologa, który monitoruje wartości hormonów, dobiera dawki leków i decyduje o ewentualnej zmianie terapii. Regularne badania pozwalają na wczesne wykrycie powikłań, takich jak osteoporoza czy niewydolność sercowo-naczyniowa.
Całościowa opieka obejmuje nie tylko farmakoterapię, ale również modyfikację stylu życia – odpowiednią dietę bogatą w wapń i witaminę D, umiarkowaną aktywność fizyczną oraz edukację pacjenta na temat objawów nawrotu choroby. Dzięki interdyscyplinarnemu podejściu, łączącemu wiedzę lekarzy rodzinnych, endokrynologów oraz chirurgów, możliwe jest zminimalizowanie ryzyka powikłań i poprawa jakości życia osób z nadczynnością tarczycy.