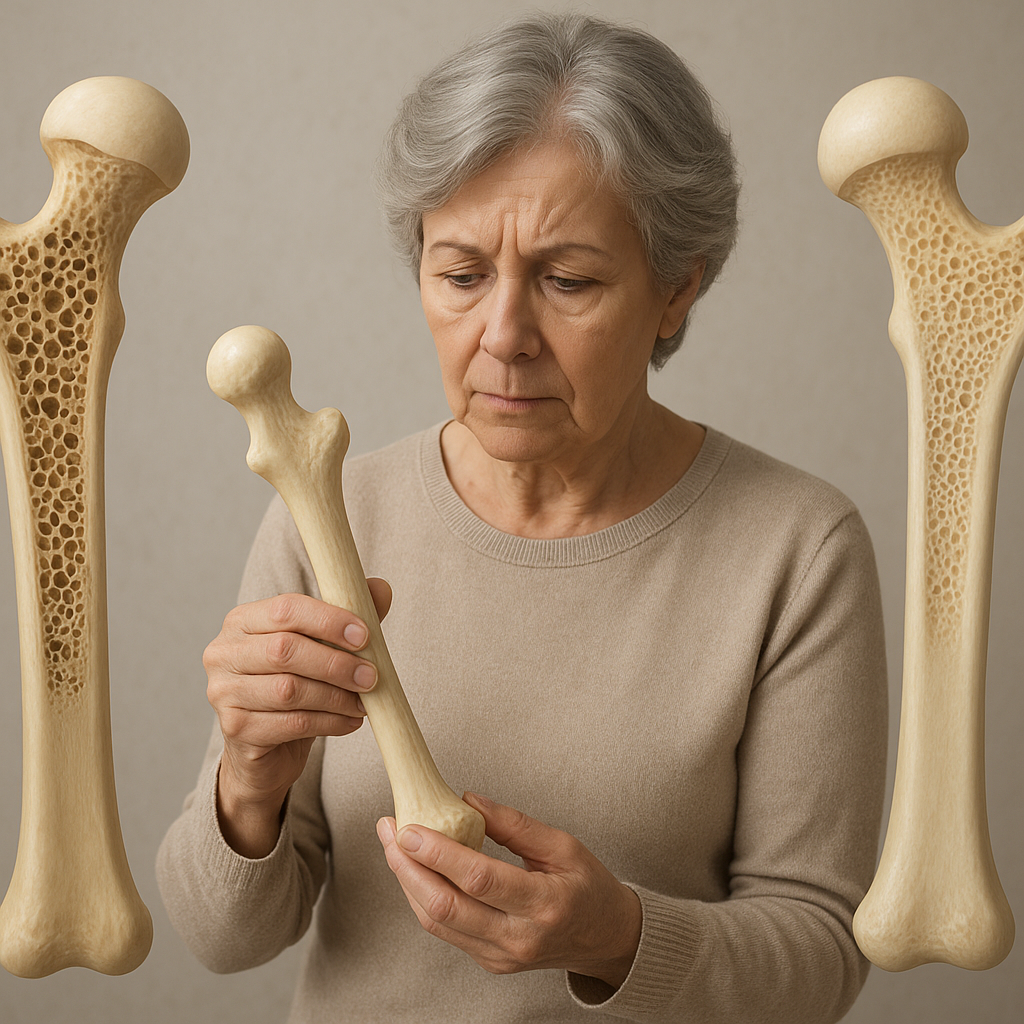
Choroba określana przez specjalistów jako osteoporoza rozwija się stopniowo, często pozostając niewykryta aż do momentu złamania. Zmniejszenie gęstości kości i zaburzenie ich wewnętrznej struktury prowadzi do zwiększonego ryzyka urazów nawet przy niewielkim obciążeniu. W artykule przyjrzymy się definicji, czynnikom ryzyka, metodom diagnostycznym oraz skutecznym sposobom profilaktyka i terapii, a także roli lekarzy i zespołu medycznego w prowadzeniu pacjentów z tym schorzeniem.
Osteoporoza: istota i znaczenie dla społeczeństwa
Osteoporoza to przewlekłe schorzenie charakteryzujące się ubytkiem masy kostnej i zmianą mikroarchitektury tkanki kostnej. W wyniku zaburzonego procesu przebudowa kości dochodzi do nadmiernej utraty minerałów oraz obniżenia wytrzymałości. Często określa się ją mianem „cichego złodzieja kości”, ponieważ pierwszym objawem może być dopiero złamanie nadgarstka, kręgosłupa lub szyjki kości udowej. Z perspektywy zdrowotnej i ekonomicznej osteoporoza generuje wysokie koszty opieki, rehabilitacji i leczenia powikłań, dlatego wczesne rozpoznanie i profilaktyka mają kluczowe znaczenie.
Czynniki ryzyka i metody diagnostyczne
Rozwój osteoporozy zależy od licznych czynników endo- i egzogennych. Warto monitorować pacjentów obciążonych co najmniej kilkoma elementami ryzyka, aby wdrożyć odpowiednią diagnoza i profilaktykę. Do najważniejszych czynników zaliczamy:
- Wieku powyżej 50. roku życia
- Płeć żeńską, zwłaszcza po menopauzie
- Czynniki genetyczne i rodzinne występowanie schorzenia
- Niedobory wapń i witamina D w diecie
- Używki, takie jak alkohol i palenie papierosów
- Długotrwałe leczenie glikokortykosteroidami
- Pojawiające się schorzenia hormonalna, np. nadczynność tarczycy
Diagnostyka obrazowa
Podstawową metodą oceny gęstości mineralnej kości jest densytometria rentgenowska (DXA). Bardziej dostępne, choć mniej precyzyjne, badania ultradźwiękowe oceniają tzw. wskaźniki strukturalne. Współczesne protokoły diagnostyczne uwzględniają również ocenę ryzyka złamań za pomocą narzędzia FRAX.
Strategie zapobiegania i rehabilitacja
Zapobieganie osteoporozie opiera się na wczesnej modyfikacji stylu życia. Odpowiednia podaż wapń i witamina D to fundament budowania i utrzymania masy kostnej. Znaczną rolę odgrywają także ćwiczenia obciążeniowe i oporowe, które stymulują procesy kalcyfikacja i poprawiają wytrzymałość struktur kostnych.
Rola aktywności fizycznej
- Ćwiczenia siłowe z umiarkowanym obciążeniem
- Trening równowagi ograniczający ryzyko upadków
- Regularne spacery i marsze
- Ćwiczenia rozciągające poprawiające zakres ruchu
Program rehabilitacyjny powinien być dostosowany przez fizjoterapeutę do indywidualnych potrzeb pacjenta, uwzględniając wiek, stan zdrowia i wydolność.
Leczenie farmakologiczne i opieka medyczna
W przypadkach potwierdzonej osteoporozy, zwłaszcza po złamaniach, wdraża się farmakoterapia. Do najczęściej stosowanych leków należą bisfosfoniany, denosumab, kalcytonina oraz teriparatyd. Wybór terapii zależy od stopnia zaawansowania choroby, przeciwwskazań i profilu bezpieczeństwa. Monitorowanie skuteczności leczenia obejmuje okresowe badania densytometryczne i oceny markerów metabolizmu kości.
- Bisfosfoniany – hamowanie resorpcji kości
- Denosumab – przeciwciało monoklonalne blokujące osteoklasty
- Teriparatyd – stymulacja tworzenia nowej tkanki kostnej
- Suplementacja wapń i witamina D wspomagająca homeostazę mineralną
Rola lekarza i interdyscyplinarnego zespołu
Opieka nad pacjentem z osteoporozą to proces wieloetapowy, wymagający współpracy różnorodnych specjalistów. Lekarz rodzinny lub internista koordynuje postępowanie, ustala harmonogram badań i wdraża leczenie farmakologiczne. Endokrynolog nadzoruje aspekty hormonalne, a ginekolog zajmuje się kobietami po menopauzie. Fizjoterapeuta opracowuje program ćwiczeń, a dietetyk układa indywidualny plan żywieniowy. Wsparcie psychologiczne pomaga radzić sobie z obawami przed złamaniami i wpływa na lepsze przestrzeganie zaleceń.