Choroby o podłożu autoimmunologicznym stanowią wyzwanie zarówno dla pacjentów, jak i dla specjalistów z dziedziny medycyny. W niniejszym artykule przybliżymy mechanizmy leżące u podstaw tych schorzeń, przedstawimy najczęstsze objawy oraz omówimy kluczowe aspekty diagnozy i leczenia. Dzięki zrozumieniu roli układu odpornościowego możliwe jest wczesne rozpoznanie i optymalne wsparcie terapeutyczne.
Podstawy chorób autoimmunologicznych
Układ odpornościowy w warunkach prawidłowych pełni funkcję ochronną, rozpoznając i eliminując patogeny. W przypadku chorób autoimmunologicznych dochodzi jednak do błędnej reakcji, w której komórki układu odpornościowego atakują własne tkanki organizmu. Przyczyny tego zjawiska są wieloczynnikowe – obejmują zarówno czynniki genetyczne, jak i środowiskowe, np. infekcje czy narażenie na toksyny.
W mechanizmie autoagresji biorą udział autoreaktywne limfocyty T oraz przeciwciała autoreaktywne wytwarzane przez limfocyty B. Uszkodzenie tkanek może przyjmować postać zapalenia ograniczonego do danego narządu (np. tarczyca, wątroba) lub procesu systemowego obejmującego wiele układów. Kluczowe mediatory odpowiedzi zapalnej to cytokiny prozapalne oraz czynniki wzrostu, które nasilają niszczenie tkanek.
W terapii tych schorzeń często stosuje się immunosupresja, czyli hamowanie aktywności układu odpornościowego. Celem jest ograniczenie dalszego uszkodzenia organizmu, co wymaga jednocześnie monitorowania ryzyka powikłań infekcyjnych.
Najczęstsze objawy i ich znaczenie
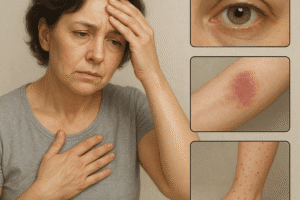
Objawy ogólnoustrojowe
- Gorączka niskiego stopnia – może utrzymywać się przez dłuższy czas, często niezależnie od przebiegu infekcji.
- Zmęczenie i osłabienie – charakterystyczne uczucie przewlekłego zmęczenia, niewspółmierne do poziomu aktywności.
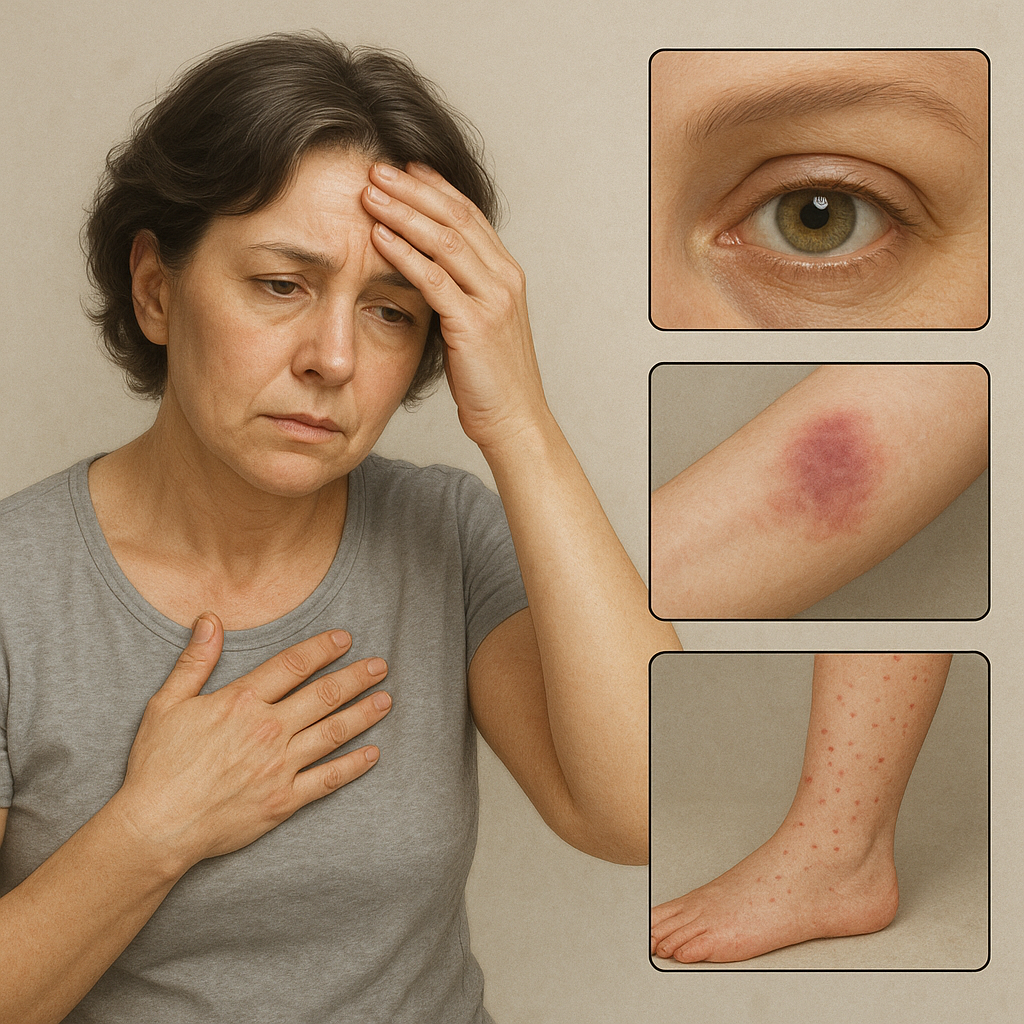
- Bóle stawów i mięśni – pojawiają się w wyniku zapalenia błony maziowej lub nacieków zapalnych w tkankach miękkich.
- Utrata masy ciała – wynika z przewlekłego stanu zapalnego i zaburzeń metabolicznych.
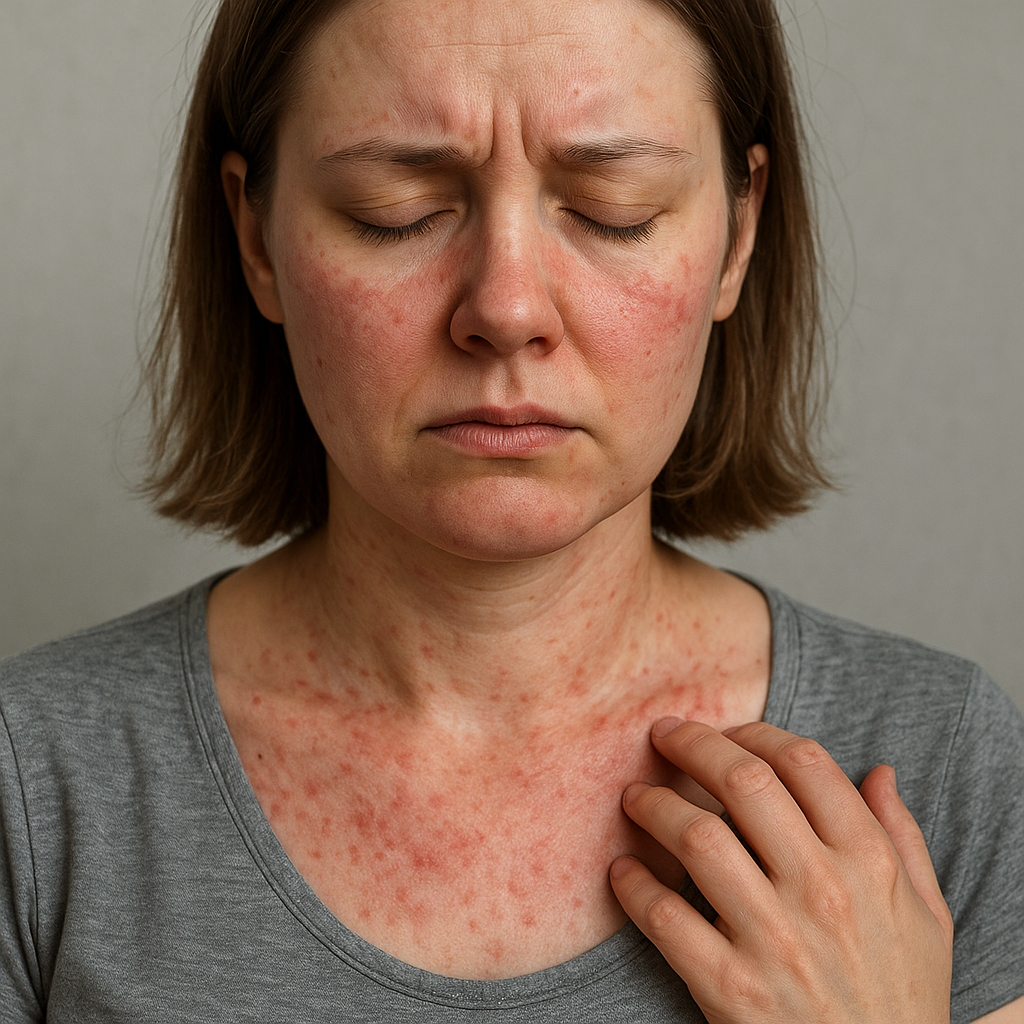
- Objawy skórne – rumienie, wysypki, nadwrażliwość na światło, które mogą sugerować systemowe zaangażowanie organizmu.
Objawy narządowe
- Tarczyca: nadczynność lub niedoczynność, zwiększona wole, obecność przeciwciał anty-TPO.
- Układ pokarmowy: ból brzucha, biegunki, krew w stolcu, co może wskazywać na choroby zapalne jelit.
- Oczy: suchość, zaczerwienienie, zapalenie spojówek, co często towarzyszy zespołowi Sjögrena.
- Układ moczowy: białkomocz, krwiomocz, obrzęki, charakterystyczne dla kłębuszkowego zapalenia nerek.
- Serce i płuca: wysięki, otępiała wydolność oddechowa, zapalenie opłucnej lub osierdzia.
Diagnostyka i podejście terapeutyczne
Pierwszym krokiem w diagnostyce jest wywiad i badanie przedmiotowe, podczas których lekarz ocenia obecność objawów podmiotowych i przedmiotowych. Następnie zlecane są badania laboratoryjne:
- Morfohematologia z rozmazem – do oceny obecności anemii, leukopenii czy trombocytopenii.
- Przeciwciała przeciwjądrowe (ANA) – marker schorzeń systemowych.
- RF (czynnik reumatoidalny) i ACPA – w diagnostyce reumatoidalnego zapalenia stawów.
- WSR i CRP – wskaźniki stanu zapalnego.
- Profil biochemiczny – w celu oceny funkcji wątroby, nerek i parametrów metabolicznych.
W niektórych przypadkach niezbędne są badania obrazowe, takie jak ultrasonografia czy rezonans magnetyczny, które pozwalają ocenić stopień zaawansowania zmian strukturalnych. Konsultacje ze specjalistami (reumatolog, endokrynolog, dermatolog) umożliwiają ustalenie kompleksowego planu terapeutycznego.
Główne założenia leczenia obejmują:
- Farmakoterapia oparta na lekach przeciwzapalnych i immunosupresyjnych (glikokortykosteroidy, metotreksat, leki biologiczne).
- Leki celowane – inhibitory TNF, interleukin itp., stosowane w reumatoidalnym zapaleniu stawów czy łuszczycowym zapaleniu stawów.
- Fizjoterapia i rehabilitacja – w celu zachowania sprawności ruchowej.
- Wsparcie dietetyczne – odpowiednio zbilansowana dieta przeciwzapalna.
- Monitorowanie powikłań – regularne kontrole lekarskie oraz badania kontrolne.
Współpraca z zespołem medycznym, w tym z lekarzem prowadzącym, pielęgniarką oraz rehabilitantem, zwiększa szanse na osiągnięcie remisji i poprawę jakości życia pacjenta. Wczesne wykrycie i odpowiednio dobrana terapia to klucz do skutecznego opanowania chorób autoimmunologicznych.